
Miminka mezi životem a smrtí
Na operačním sále porodnice v pátém patře motolské nemocnice spatřila světlo světa malá holčička. Její matka leží v částečné anestezii na operačním stole a na břiše má operační ránu, kterou před chvílí porodník dostal dítě ven. Holčička je příliš malá na tento svět, váží pouhých 950 gramů. Ihned po porodu si ji proto přebírají pracovníci jednotky intenzivně resuscitační péče, ukládají ji do vyhřívaného lůžka, kde provedou první ošetření, a míří s ní na své pracoviště. Tady se budou lékaři a sestry snažit vypiplat z ní zdravou malou slečnu, která jednoho dne bude ničit rodiče svými pubertálními výlevy a plést hlavy klukům.
Úspěch rozhodně není zaručen, vzhledem k možnostem moderní medicíny však jsou šance holčičky nepoměrně větší než ještě před pár desítkami let. „Úmrtnost u předčasně narozených dětí vykazujeme ve výši tří promile, což je hodnota srovnatelná s jinými obdobnými centry ve vyspělém světě,“ tvrdí přednosta novorozeneckého oddělení MUDr. Petr Zoban. Hranice, od které je reálné udržet předčasně narozené dítě při životě, se stále posunuje, v současné době dokáží lékaři vypiplat i děti narozené po ukončeném 23. týdnu těhotenství.
„Od té chvíle je indikována veškerá intenzivní péče,“ říká MUDr. Miloš Černý, který vede novorozeneckou jednotku intenzivně resuscitační péče (JIRP). „Mladší plody už nemají šanci na přežití. Bylo by je možné udržovat nějakou omezenou dobu s pomocí přístrojů při životě, ale kvalita jejich života by byla strašně špatná – tak malé děti ještě nemají vyvinuté všechny orgány, především plíce a mozek,“ dodává. I u dětí narozených po 23. týdnu nemusí přežití znamenat úplné vítězství.
„Úmrtnost je nízká, jinou kapitolou je kvalita života těchto dětí, to je obtížněji měřitelná veličina, nicméně i v tomto ohledu jsme na stejné úrovni jako západní státy,“ říká MUDr. Zoban. U předčasně narozených dětí hrozí nebezpečí, že ne všechno se v době nuceného „dozrávání“ v péči lékařů mimo tělo matky správně dovyvine. Riziko různých doživotních handicapů je tím větší, čím dříve se dítě narodí. „Čím je novorozenec starší, tím je šance, že bude bez handicapů, samozřejmě větší,“ potvrzuje MUDr. Černý. Délka pobytu v matčině děloze však sama o sobě tak úplně nerozhoduje. „Hraje tu roli celá řada faktorů, mimo jiné i na straně matky – zda byla připravená na porod nezralého novorozence, zda fungovala dobře placenta a zda byla přítomná infekce,“ upřesňuje MUDr. Černý.
Černá můra nastávajících rodičů
Než můžeme vstoupit na novorozeneckou JIRP a podívat se, jak vypadá místo, na jehož existenci nastávající rodiče raději nemyslí, musíme podstoupit podobný proces, jako když se vstupuje na operační sál – obout návleky, sundat oblečení a převléct se do sterilního nemocničního oblečení, na hlavu nasadit sterilní čepičku a na pusu roušku. Důraz na maximální sterilitu prostředí je nutný – zdejší pacienti mají i bez přísunu infekcí zvenku svých starostí dost. Od jejich hubených tělíček, která se ještě nestihla dostat do fáze, kdy se ještě nenarozený plod začíná obalovat tukem, vedou hadičky zajišťující umělou výživu, podporu dýchání a další životní funkce.
Někteří ze zdejších pacientů se navíc potýkají s těžkými vrozenými vadami, které snižují jejich šanci na přežití. „Novorozenecká JIRP není určena jen pro předčasně narozené děti, ale pro všechny, které po porodu potřebují intenzivní péči,“ říká přednosta novorozeneckého oddělení MUDr. Petr Zoban. „Jsou to i děti, které se narodily ve správném termínu, ale s nižší porodní váhou nebo děti sice donošené, ale s vadami, které ohrožují jejich zdravotní stav,“ dodává. Převážnou většinu malých pacientů JIRP obvykle tvoří nedonošené děti. V době naší návštěvy je ale situace trochu atypická. „Máme tu hodně dětí s vrozenými vývojovými vadami, nedonošené děti jsou umístěny na druhém intenzivním boxu,“ vysvětluje MUDr. Černý. Při obvyklém stavu tvoří takto postižené děti jen jednu třetinu osazenstva.
Po převléknutí do sterilního oblečení skočíme rovnýma nohama do noční můry všech rodičů. Jedno z dětí, malá Kačenka, leží na boku a právě probíhá příprava na operaci. Tělíčko má nahé, jen malinkou hlavičku jí kryje čepička. „Holčičku sem přivezli z Českých Budějovic, má otevřenou spojku mezi velkým a malým oběhem u srdce,“ vysvětluje MUDr. Černý, zatímco sestry ošetřují operační pole u malé pacientky dezinfekcí a anestezioložka ji pomalu uvádí do narkózy. „Obvykle se tato spojka po porodu zacelí, pokud ne, podávají se nejdříve léky, je-li farmakoterapie neúčinná, je nutné spojku chirurgicky uzavřít, jinak by dítě zemřelo,“ dodává.
Zakrátko je miminko připraveno a do práce se pouštějí dva kardiochirurgové. Skalpelem zručně otevřou malý hrudníček, zakrátko se dostanou k srdci a během krátké doby už zase šijí. Obdivuji jejich zručnost, jinak ale nemám z pohledu na operaci vůbec dobrý pocit. Krev mi nevadí, ale pohled na bezbranné křehké tělíčko pod rukama chirurgům mi vůbec nedělá dobře, přestože vím, že to, co tu probíhá, je jen a pouze pro dobro malé pacientky. Dvě sestry zatím obcházejí ostatní malé pacienty. „Tebe bych nakrmila,“ říká jedna z nich, když se zastavuje u malého Lukáše. Než Lukáška nakrmí, je operace malé Kačenky úspěšně u konce.
Dalším pacientem s jiným problémem než „jen“ s příliš brzkým příchodem na svět je malý Tomášek, který leží ve vyhřívaném lůžku hned u dveří. „Jeho stav je stále poměrně vážný, má cévní malformaci mozku, což je poškození, které se projevuje také jako srdeční vada,“ říká nám MUDr. Černý. „Bylo nutné provést operaci, vyhráno však zatím rozhodně nemá,“ dodává. „Teď má problémy se špatnou srážlivostí krve, takže dostává mnoho léků,“ doplňuje specializovaná dětská intenzivní sestra Martina Haklová. Malý vyzáblý chlapeček zrovna pláče, protože od ní musí přetrpět odsávání. U jeho vyhřívaného lůžka stojí rodiče. Pro ně musí být pohled na vytoužené miminko napojené na hadičkách a navíc s nejistou prognózou obzvlášť bolestný. „Někteří rodiče, když vidí své dětičky, jak jsou hrozně malinkaté a ještě navíc v těžkém stavu, se sem bojí chodit. Většinou ale chodí, opravdu málokdy se stane, že by dítě nenavštěvovali,“ říká sestra Martina. „Je to těžké, záleží také na tom, v jakém stavu jejich miminko je,“ dodává. Tátové a mámy v nemocničních pláštích Zatímco matky dětí, které se narodí donošené a zdravé, mohou se svým miminkem trávit v podstatě veškerý čas díky dnes již samozřejmosti nazvané rooming-in (dítě na pokoji) a tatínek je může denně navštěvovat, musí rodiče novorozence, který je v péči JIRP, počítat s omezenými návštěvami. Hlavně z kapacitních důvodů, samotná JIRP, kde se nacházejí vyhřívaná lůžka a inkubátory s novorozenci, je nevelká místnost, kde mají sestřičky a lékaři při obíhání svých svěřenců občas co dělat, aby se vzájemně vyhli. „JIRP není uzpůsobená na to, aby tu rodiče mohli s dětmi trávit celý den,“ potvrzuje sestra Martina. „Není tu prostor, navíc tyto děti jsou nemocné a vyžadují intenzivní péči,“ dodává.
Do velké míry tu proto mámu a tátu zastupují sestry a lékaři. O své svěřence pečují s láskou. „Vem si hračku, broučku,“ říká mazlivě sestra Martina, zatímco vkládá malé Terezce do ruky plyšového medvídka od rodičů. Od sestřiček má zase každé dítě nad svou vyhřívanou „postýlkou“ nádherně vyvedenou cedulku se jménem, datem narozením a obrázkem. I u velmi nemocných dětí je rodičům umožněn fyzický kontakt s dítětem. Jeho míra je limitována závažností zdravotního stavu. „Když jsou děti v těžkém stavu, napojené na dýchací přístroj a na infuze, není samozřejmě možné je brát do náruče a mazlit se s nimi, ale určitě je možné je aspoň pohladit a chytit za ručičku,“ říká sestra Martina. „Sami k tomu rodiče nabádáme, aby se nebáli, vzali dítě za ručičku nebo je pohladili po hlavičce, že mu to udělá dobře. Někteří z nich se totiž bojí na dítě vůbec sáhnout, protože nevědí, co si vlastně můžou dovolit, mají strach, aby mu neublížili,“ dodává.
Později, když už je na tom dítě lépe a obejde se bez všemožných hadiček, se možnosti fyzického kontaktu výrazně rozšiřují. „Rodiče je mohou pochovat, maminky si dávají miminko na nahé tělo, aby si na sebe lépe zvykli a poznali se,“ popisuje sestra Martina. Fyzický kontakt pomáhá vytvořit a upevnit vazbu mezi matkou a dítětem, jejíž vznik zkomplikovala nutnost hospitalizace novorozence. Postupně, jak se jeho stav zlepšuje, je dítě přesunuto na jednotku intermediární péče a ještě před propuštěním stráví nějaký čas na pokoji společně s matkou. „To aby měli čas si na sebe zvyknout a také aby maminka měla čas naučit se o miminko starat,“ vysvětluje MUDr. Černý.
Když už je možné dítě chovat, užívají si toho i sestřičky. „Máma tu nemůže být pořád, takže i my ty děti chováme, mazlíme se s nimi, a vlastně si tak užíváme tu příjemnější stránku téhle práce,“ říká sestra Martina.
Břemeno cizích bolestí
Pohled na předčasně narozené a různými vývojovými vadami postižené děti není těžký jen pro rodiče, ale také pro lékaře a sestry, kteří na JIRP pracují. „Ne vždy ta léčba, zvláště v případě vrozených vad nebo těžké nezralosti, končí úspěšně, a to se na člověku určitě podepíše. Práce tady je opravdu dost náročná na psychiku,“ říká MUDr. Černý. Sám přiznává, že tahle práce snadno pohltí člověka celého.
„Někomu se to podaří oddělit od soukromého života a nechat zdejší starosti po odchodu domů tady, někomu ne, já jsem zcela určitě ten druhý případ,“ přiznává. „I když jsem zrovna doma, stejně mi vytane na mysli, co asi dělá to mimčo, které na tom nebylo právě nejlíp, často pak z domova volám sem a ptám se, co je nového,“ říká. „Byly chvíle, zvlášť když naše snažení
skončilo neúspěchem, že mi blesklo hlavou, jestli by nebylo lepší změnit povolání, myslím, že tady nejsem sám, koho takové myšlenky přepadly,“ dodává. Podobně intenzivně prožívají práci tady i sestry.
Na první pohled to vypadá, že svou práci zvládají sice pečlivě, ale poměrně bezstarostně, když si s nimi však člověk povídá, je znát, že zdání může snadno klamat. „Člověk si tu určitě vytvoří k těm dětem mnohem silnější vazbu než na oddělení fyziologických novorozenců, tam jsou ty děti tři dny nebo maximálně týden, ale tady je máte třeba dva tři měsíce a postupujete od toho stadia, kdy jsou nedonošené, musí pořád ležet a téměř se na ně nedá sahnout, až do období, kdy už potřebuje chovat, samo od sebe se k vám přitulí a kdy ho zkoušíte krmit a oblékáte ho – takže si tu s nimi později docela užijeme zábavy,“ říká specializovaná dětská sestra Jana Mazánková. „Tady zkrátka neprásknete dveřmi a nejdete domů s prázdnou hlavou, pořád člověk přemýšlí, jestli udělal všechno, co měl. Navíc tu nejsou jen nedonošené děti, ale i ty donošené, které mají nějaký problém, což je na psychiku snad ještě horší,“ přiznává. Její kolegyně Martina doplňuje: „U hodně předčasně narozených novorozenců víme, že jsou nezralí, tam člověk počítá s problémy od začátku, kdežto když se narodí donošené dítě, u kterého by mělo být všechno v pořádku a mělo by jít normálně za pár dní domů a ono tomu tak není – to je ještě ještě více stresující.“ Sestry to mají v tomto ohledu o to těžší, že tráví u novorozenců podstatně více času než lékaři. „Jsme tu skoro pořád, chodí sem rodiče těch dětí, takže ty osudy se zaplétají i do vás – nejde se obrnit tak, aby se vás to nijak nedotklo,“ říká Jana.
Vyrovnat se s psychickým tlakem tu musí každý sám.
„Člověk si musí najít nějaký způsob, jak ten stres odtud vybít někde jinde, nějakou jinou činností. Žádnou psychologickou supervizi tu nemáme,“ říká MUDr. Černý. „Ale asi by něco takového vůbec nebylo na škodu,“ uvažuje.
Přes obtíže, které s sebou práce na JIRP nese, je zdejší kolektiv značně stabilní. MUDr. Černý tu pracuje už pětadvacet let, některé sestřičky jsou tu také už pěkně dlouho – například Jana je tu už celých patnáct let. „Vlastně od té doby, co jsem odmaturovala,“ usmívá se. Co ji vlastně přivedlo právě na JIRP novorozeneckého oddělení? „Mně se ta práce hodně líbí, není to jen přebalování a krmení, má to něco do sebe,“ říká a vzápětí přiznává: „Tenkrát, když jsme nastupovali, se šlo nejdřív na jednodušší oddělení a nikdo z nás nechtěl na JIRP, bránili jsme se zuby nehty. Až nám jeden doktor řekl – přece nechcete celý život jen přebalovat a krmit, na to jste nemuseli čtyři roky studovat a maturovat.“
Konec dobrý – všechno dobré
Jak se lidé z JIRP shodují, náplastí na všechny bolesti, kterých jsou při své práci svědky, jsou případy, kdy se vše podaří tak, jak má. Nejvíc je zahřeje u srdce, když vidí, jak z miminka, které jako malinkého vyzáblého nedonošence s láskou piplali, vyrostlo zdravé dítě plné energie. „Ty děti jsou pak ještě další rok sledované, takže sem do nemocnice chodí na odběry a kontroly a vždycky se s nimi při té příležitosti přijdou rodiče podívat i za námi, přinesou fotky a to je nádhera,“ říká Martina. „Je úžasné, když rodiče přijdou s dítětem, které se nám tu podařilo dát dohromady, aby nám poděkovali a ukázali nám, jak zdárně prospívá,“ doplňuje MUDr. Černý.
Autor: Roman Peterka





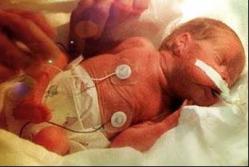













 V inkubátoru je miminko neustále pod dohledem zdravotníků. Pro děťátko je zajištěna stálá teplota a vlhkost. Pokud je to potřeba, pomáhají mu přístroje také dýchat. Bez maminčiny náruče se však dítě neobejde.
V inkubátoru je miminko neustále pod dohledem zdravotníků. Pro děťátko je zajištěna stálá teplota a vlhkost. Pokud je to potřeba, pomáhají mu přístroje také dýchat. Bez maminčiny náruče se však dítě neobejde.